
Resumen
La tecnología ha contribuido históricamente de forma determinante a conformar el modelo de la atención a la salud, aunque no ha sido hasta estas últimas décadas donde su introducción ha generado cambios radicales en dicha atención. Tratamos en este artículo la incorporación de las tecnologías al entorno de la atención a la salud, especialmente en lo que se refiere a la tecnología digital que debería introducir los cambios necesarios para afrontar los grandes retos que tiene planteados el sistema de salud, mejorando su eficiencia, sus resultados y disminuyendo los costes de forma que permita su sostenibilidad.
Julio Villalobos Hidalgo
Director académico y profesor asociado en la Universidad Oberta de Cataluña (U.O.C.), Estudios de Ciencias de la Salud.

Julio Villalobos Hidalgo es Doctor en Medicina y Cirugía. Especialista en Medicina Intensiva. Ingeniero Industrial. Diplomado en Dirección de Hospitales. Gerente de Organizaciones Sanitarias públicas y privadas. Consultor y Asesor Internacional. Director de Villalobos Consultores. Socio Director de Bionexo Ibérica S.A. Profesor Universitario y de Escuelas de Negocios. Director Académico y profesor asociado de la Universidad Oberta de Cataluña, UOC.
1. La incorporación de la tecnología en la atención a la salud. Visión desde mi experiencia
Cuando la dirección de la revista Novática me pidió una visión de la influencia de la tecnología y particularmente de las tecnologías de la información sobre la evolución de la Atención a la Salud, no pude resistirme en apoyarme, en una primera parte de este artículo, en mi propia experiencia, al haber sido testigo de esta evolución. Creo que esta experiencia personal puede dar una visión, necesariamente parcial, de la importancia de la introducción de estas tecnologías y mi impresión personal de sus ventajas y errores en su introducción.
Estudié Ingeniería Industrial en la E.T.S.I.I.B (Escuela Técnica Superior de Ingenieros Industriales de Barcelona), acabada de inaugurar al final de la Av. Diagonal de Barcelona, zona mucha menos poblada en 1970 año en que finalicé la carrera. En aquella época nacía la informática. No había una formación reglada de la misma y la mayoría de los interesados en esta disciplina nos formábamos en las empresas punteras como IBM, UNIVAC, CCS y en algunas academias privadas como BIT. En la Escuela de Ingenieros habían instalado el primer ordenador digital, un IBM 1430.Ocupaba media sala, nos comunicábamos con él mediante la interpretación de sus cientos de luces, la programación la hacíamos en lenguaje binario y la compilación con cinta perforada, por lo que no era raro que tardáramos toda una tarde en realizar una ecuación de 2º grado, ante las burlas de nuestros compañeros que con su ordenador analógico, en la sala de al lado, la realizaban en unos minutos. Esa era la realidad de la Informática en aquellos tiempos.
Dada mi orientación al mundo de la Medicina, empecé a trabajar en este entorno, con un médico visionario de la aplicación de la tecnología a la medicina. Aprendí de Dr. José Mª Samsó Diez una visión renacentista de las ciencias, la riqueza de la integración y la transversalidad entre la medicina y la tecnología. Los 8 años que colaboré con él pudimos desarrollar numerosos proyectos. Colaboramos con el departamento de Ingeniería Biomédica de EYSSA, empresa creada por Gabriel Ferraté y Carlos Ferrer Salat, con la cual desarrollamos instrumentos para la enseñanza de los sordomudos a través del reconocimiento del espectro de las palabras y la vibración de las mismas, con unos resultados espectaculares en el tiempo de aprendizaje de estos niños. Desarrollamos un sistema de información para Unidades de Cuidados Intensivos, con el que posteriormente tuve la oportunidad de trabajar y mejorar. Desarrollamos instrumentos de sincronización de señales biológicas con los ordenadores, así como estimuladores visuales y auditivos.
Disponíamos en el departamento de un ordenador Digital PDP 11/40, con un conversor analógico-digital, memoria central de 1Kbyte, una capacidad de memoria que ahora parecería ridícula y programábamos en Fortran y Assembler. Con este ordenador hicimos y publicamos el primer programa de diagnóstico automático en Medicina [18], y llevamos a varios congresos europeos ponencias sobre el análisis de señales biológicas.
Durante esta década se incorporó a la práctica clínica en España una tecnología disruptiva como fue la Tomografía Axial Computarizada (TAC), cuyas bases matemáticas habían sido ya descritas por Johan Radon en 1917, pero que no tuvieron una aplicación práctica hasta que Godfreid N. Hounsfields, ingeniero de la empresa EMI, diseñó el primer prototipo. Debido a la trascendencia del mismo, obtuvo conjuntamente con Allan N. Cormak el premio nobel de Medicina en 1979. Pocos años después se incorporó la Resonancia Magnética Nuclear (R.M.N), primera tecnología radiológica que no utilizaba los rayos X. Al igual que ocurrió con la TAC sus principios físicos fueron descritos por Isidor Rabi en 1938, aunque su desarrollo se debió a Felix Bloch y Edward M. Purcell, por lo que ganaron el premio Nobel de física en 1952, aunque las primeras RMN operativas salieron del MIT de Boston.
Como ha ocurrido con las tecnologías de alto coste, la mayoría de las instalaciones de TAC, al menos en Cataluña, fueron instaladas en clínicas privadas, aunque financiadas con la atención de pacientes financiados públicamente.
En Junio de 1977, en el marco de las jornadas INFORME77, se creó en Barcelona la Sociedad Española de Informática Médica (SEIM), que todavía tras casi 40 años, mantiene una gran actividad con la denominación, desde 1990, Sociedad Española de Informática de la Salud (SEIS). Josep Vaqué Rafals y yo mismo formamos parte de la 1ª Junta Directiva, que presidió Miguel Gil Gayarre y que tuvo una amplia representación regional, aunque por aquel entonces todavía no existían las Comunidades Autónomas [16]. Por esa época fundamos en el seno del Colegio de Ingenieros Industriales de Barcelona, la Sociedad Española de Ingeniería Biomédica, con alguna actividad docente en el Centro de Perfeccionamiento del Ingeniero (CPI) pero de corto recorrido.
Durante este período de tiempo, pude realizar la carrera de medicina, que me ayudó a comprender mucho mejor los fenómenos biológicos y su variabilidad, a veces difícil de comprender en el entorno cuadriculado de la ingeniería. Este fue un período de una gran actividad innovadora, aunque probablemente poco aprovechada por la escasa colaboración entre los centros públicos, la universidad y las empresas privadas.
En 1978, me trasladé a trabajar en la Unidad de Medicina Intensiva del Hospital Ntra. Sra. Del Pino de Las Palmas, para desarrollar con el equipo de José Luis Manzano Alonso, el sistema de información que había visto nacer en EYSSA. Durante otros 8 años mejoramos este sistema hasta conseguir que fuera reconocido internacionalmente [17,8,9] y desafortunadamente poco utilizado en los hospitales españoles debido al rigor que exigía su uso y a la normalización de protocolos que requería, poco tolerable por la mayoría de los profesionales médicos de nuestro país. Aunque intentamos involucrar a las grandes empresas de tecnología en el proyecto, creo que el haberlo desarrollado en Canarias, a pesar del prestigio de nuestra Unidad, lo desvirtuaba. Mirando atrás, creo que en los primeros años 80, el que una Unidad de Medicina Intensiva de 12 camas de un Hospital Terciario se manejara totalmente informatizada, donde todos los profesionales, desde los médicos hasta las auxiliares de enfermería, utilizaran esta tecnología, aprovechando las ayudas al diagnóstico que les sugería el programa con unos medios de hardware y software muy limitados, fue un gran avance. Disponíamos de un Digital PDP 11/35, con una memoria central de 128 Kbytes, 2 enormes discos de 1,2 Mbytes cada uno, un sistema operativo RSX 11/D que permitía la multiprogramación en tiempo real y un programa de 25.000 líneas realizado en Fortran y Assembler.
En 1986, dada mi doble condición de Médico e Ingeniero y tras mi paso por la Escuela de Gerencia de Hospitales del Ministerio de Sanidad, ocupe la Gerencia del Complejo Hospitalario de Gran Canaria. Desde esta posición, durante otros 8 años, pude colaborar en la implantación de algunas nuevas tecnologías punteras, algunas disruptivas, en los hospitales que dirigía. Fuimos pioneros en la implantación de la Radiología Intervencionista, que permitía realizar procesos vasculares complejos de forma mucho menos cruenta y más eficiente. Apoyamos el desarrollo de los procesos diagnósticos y terapéuticos de hemodinámica en cardiología. Apostamos por la Cirugía Endoscópica y la Cirugía Mayor Ambulatoria, incipiente en esa época. Apostamos por la creación del Servicio de Ingeniería Biomédica como unidad centralizada para nuestros hospitales.
Recuerdo perfectamente cuando a finales de los años 80, el representante de Panasonic se presentó en mi despacho de la Gerencia del Hospital de Las Palmas, que entonces dirigía, para ofertarme un Telefax. El vendedor me explicó las grandes ventajas de este aparato. Si todo lo que me contaba era real, parecía un sueño, ya que mis escritos llegarían a la sede central de Insalud de Madrid en minutos en vez de las semanas que necesitaba el correo postal para este proceso. Esta tecnología cambió mi forma de trabajo en aquel momento. Hoy junto con el Telex o el Telegrama han prácticamente desaparecido, substituidas por otras tecnologías mucho más eficientes.
Fuimos uno de los 14 hospitales del Insalud en el que implantamos el Plan DIAS, que no corresponde al nombre de su promotor sino a las siglas de Dispositivos Informáticos de Asistencia Sanitaria. Este fue un primer intento de normalización e integración de la información hospitalaria, apostando por un único sistema operativo, el UNIX. En esta época aparecieron los primero teléfonos móviles, aunque eran unas pequeñas maletas y que el responsable de Hewlet Packard, implantador del Plan DIAS en nuestro hospital, exhibía con orgullo. Cuesta creer que aquel artefacto fuera el precursor de los actuales teléfonos móviles.
Durante el período desde 1994 hasta el 2000, dediqué mi carrera a la dirección de organizaciones sanitarias en Barcelona y Tenerife. Allí en el Hospital Universitario de Canarias, implantamos en el año 1997 el primer Sistema SAP de España para la informatización integral del hospital, en ese momento poco conocido y que ahora se ha convertido en el sistema de información hospitalario más extendido en muchas de nuestras Comunidades Autónomas.
A partir del año 2000, de vuelta a Barcelona, monté mi propia consultoría, Villalobos Consultores, colaborando con grandes empresas multinacionales en la implantación de sistemas de información hospitalaria. A partir del 2008 me incorporé a los nacientes Estudios de Ciencias de la Salud de la Universidad Oberta de Cataluña (UOC), para dirigir los Másteres más relacionados con la gestión de Hospitales, donde la tecnología de la información juega un papel cada vez más importante en la formación de los nuevos directivos de las organizaciones sanitarias.
2. Las tecnologías en la atención a la salud
El objeto del presente artículo es reflexionar sobre la trascendencia de la introducción de la tecnología en la atención a la salud, profundizando en el cambio disruptivo que debe suponer la aplicación de las tecnologías digitales y la necesidad de implantarlas adecuadamente en las funciones de gestión y control, en organizaciones históricamente poco preparadas para su uso eficiente.
La introducción de la tecnología ha determinado la evolución de la atención a la salud, tanto en los aspectos relacionados directamente con los profesionales de la salud, como en sus estructuras de soporte, que han condicionado la financiación del sistema. Por un lado, la demanda condicionada por la introducción de las nuevas tecnologías es la primera causa del aumento del coste en los sistemas sanitarios en países de renta alta [19, 20] ahora abocados, en el marco de la crisis económica, a una difícil sostenibilidad. Por otro, ha condicionado el aumento de la cartera de servicios con una imparable y poca evaluada oferta de los mismos. Ha condicionado también la organización de la provisión de los servicios, debido a las nuevas especialidades médicas, invariablemente asociadas a la aparición de las nuevas tecnologías.
La introducción de la tecnología ha determinado la evolución de la atención a la salud, tanto en los aspectos relacionados directamente con los profesionales de la salud, como en sus estructuras de soporte, que han condicionado la financiación del sistema.
De las 12 tecnologías potencialmente disruptivas que el estudio de McKinsey Global Institute [11] prevé para el 2025, 8 de ellas, afectan directamente a la atención de la salud:
- El Internet de las cosas. Conocido a través de sus siglas en inglés como IoT, que con la implantación de sensores en objetos físicos, dispositivos o personas asociadas a la red permiten que nuestra casa, coche o nuestro cuerpo se convierta en inteligente. Las aplicaciones de esta tecnología pueden transformar la atención a la salud, permitiendo la ayuda a personas con discapacidad, el control automático de la diabetes o la sincronización de los movimientos en patologías musculares, entre otras muchas. La denominada tecnología wearable, integra la información de dispositivos externos que podemos llevar puestos como relojes, zapatos o bien dispositivos internos que recogen la información sobre nuestra actividad y que tras la integración de la misma se pueden ejecutar acciones para mejorar o corregir nuestro comportamiento.
- Big Data. El almacenamiento de grandes cantidades de datos en la nube, el denominado genéricamente Big Data, permite la explotación extensiva de los datos en salud, que por su gran volumen, variedad, heterogeneidad y necesidad de velocidad de procesamiento hacen especialmente compleja su explotación. Esto supondrá un notable avance para la aplicación de la Inteligencia Artificial y la explotación masiva de la ingente cantidad de datos que se generan cada día durante la atención a los pacientes, hasta ahora sin poderse utilizar eficientemente.
- La Robótica avanzada. Va a ayudar al diagnóstico, la mecanización de los laboratorios y la precisión de los tratamientos quirúrgicos, haciéndolos más precisos y menos cruentos, al potenciar las habilidades quirúrgica de nuestros cirujanos y traumatólogos. Los drones pueden jugar un importante papel en la atención a las urgencias.
- La Genómica. Secuenciación rápida. La ingeniería genética puede modificar radicalmente la medicina derivándola hacia una medicina personalizada, con la posibilidad de detectar y obviar muchas de las patologías de origen hereditario. La revista Science ha considerado la metodología CRISPR para la modificación del genoma como el descubrimiento más importante de este año 2016, por el abaratamiento y disminución del tiempo de edición del mismo.
- Impresión 3D. Realización de prótesis mediantes la creación de estructuras sintéticas biodegradables emulando la forma de la articulación humana. La impresión de tejidos orgánicos, lo que permitiría reemplazar órganos sin necesidad de donación e incluso la impresión de medicamentos, lo que podría permitir en un futuro que el paciente se pudiera imprimir su propia medicación.
- Inteligencia artificial. Automatización del trabajo del conocimiento aprovechando el Big Data. Diagnosis automática aprovechando la explotación de los datos y los nuevos modelos que los aproximan a la forma de actuar de nuestro propio cerebro.
- Materiales avanzados. Nanopartículas para la diagnosis y los tratamientos. Nuevos fármacos y nuevos tejidos.
- Tecnología digital e Internet móvil. Facilitará la m-salud. A este tema dedicaremos, por su transcendencia, la segunda parte de este artículo.
El fin último de la aplicación de todas estas tecnologías es mejorar la calidad de vida de los ciudadanos en un marco de mayor eficiencia, mejorando la productividad y disminuyendo los costes
Pero para introducir de forma eficiente estas innovaciones en el entorno de la salud debemos tener en cuenta, tal como se definió en el VII Encuentro del Círculo de Gestión Sanitaria en 2015 [19], las siguientes consideraciones:
- La incorporación de la tecnología debe realizarse con criterios de evidencia científica. Medicina/Salud Basada en la Evidencia.
- Se debe invertir en aquellas tecnologías que aporten valor añadido y desinvertir en aquellas otras obsoletas o que no aporten dicho valor. Desde una perspectiva social se tendría que evaluar el coste de oportunidad de las investigaciones sobre nuevas tecnologías, con objeto de valorar a priori, si éstas responderán de forma eficiente a las necesidades de salud de la sociedad que las financia [5].
- Las nuevas tecnologías deben utilizarse eficientemente. A diferencia de otros sectores de la economía, el cambio tecnológico en la atención a la salud no repercute necesariamente en un aumento de la productividad del proceso asistencial o en una reducción de los costes de producción, dado que la mayoría de las nuevas tecnologías son complementarias y no suplementarias de las que ya existían.
- Los equipos deben tener un mantenimiento correcto, especialmente en esta etapa de crisis económica, de disminución presupuestaria e inversión.
- La innovación tecnológica es una inversión y como tal debe amortizarse durante su vida útil.
- Las empresas proveedoras de tecnologías deben implicarse en los resultados obtenidos con su utilización, compartiendo los beneficios y riesgos de la inversión.
- Se debe reorganizar la gestión de los profesionales para el uso eficiente de las nuevas tecnologías. Este es un aspecto fundamental para el uso eficiente de las nuevas tecnologías y que, por su transcendencia, ampliaremos más adelante.
- Se deben innovar los procedimientos de contratación de las organizaciones de la salud en las instituciones públicas, para hacerlos más flexibles a las compras innovadoras.
- Se deben establecer mecanismos de evaluación permanente de las nuevas tecnologías.
Estas 9 medidas, las podemos resumir en la frase que pronunció Michael Porter en el año 2010, “La tecnología médica del siglo XXI, se sigue gestionando, con frecuencia, con estructuras, organizaciones, modelos y prácticas del siglo XIX”.
3. Las Tecnologías de la Información y la Comunicación
La definición de Tecnologías Sanitarias, según la Office of Technology Assessment (EE.UU.) es muy amplia: “Conjunto de medicamentos, dispositivos y procedimientos médicos o quirúrgicos usados en la atención sanitaria, así como los sistemas organizativos y de apoyo dentro de los cuales se dispense dicha atención” [21].
En este artículo consideraremos solo las tecnologías que forman parte de los aparatos destinados al diagnóstico y el tratamiento, usadas directamente por los profesionales sanitarios, las cuales han condicionado la aparición de las nuevas especialidades, así como los Sistemas de Información y Comunicación, las denominadas genéricamente TIC’s, que tratan de recoger, almacenar y analizar de una forma eficiente toda la información que se genera en el complejo proceso de atención de los ciudadanos/pacientes.
Estos sistemas de información, se han incorporado lenta e ineficientemente en nuestras organizaciones sanitarias. La realidad es que la falta de interoperatividad, la poca integración de la información sanitaria y la poca perceptibilidad por parte de los profesionales de la utilidad de esta tecnología, no permitieron desarrollar los sistemas de información de la misma forma que se desarrollaron en otros sectores como la industria o la banca. Los profesionales sanitarios veían en los nuevos sistemas de información, probablemente con razón, una herramienta de control de su actividad sin un feedback razonable que repercutiera sobre su trabajo diario ni sobre su capacidad docente o investigadora. Solo en estos últimos años hemos visto implantados sistemas de información como la receta electrónica, las intranet hospitalarias o la incipiente historia clínica compartida, lejos todavía de la interoperabilidad que sería deseable y que existe desde hace muchos años en otros ámbitos de la industria o los servicios.
4. La salud digital
La atención a la salud es el valor más apreciado por los ciudadanos. El coste de la misma supone alrededor del 40 % del presupuesto de las CC.AA. y la atención a la salud es una gran fuente de riqueza y de puestos de trabajo de alta cualificación.
Aunque realmente esta nueva era digital se inició alrededor de 1995 con la irrupción de internet, prosiguió en una segunda etapa con la denominada Web 2.0 cuyo inicio podemos situarlo en el 2005. No es hasta el 2015 cuando se produce la verdadera disrupción digital.
La atención a la salud es el valor más apreciado por los ciudadanos. El coste de la misma supone alrededor del 40 % del presupuesto de las CC.AA. y la atención a la salud es una gran fuente de riqueza y de puestos de trabajo de alta cualificación.
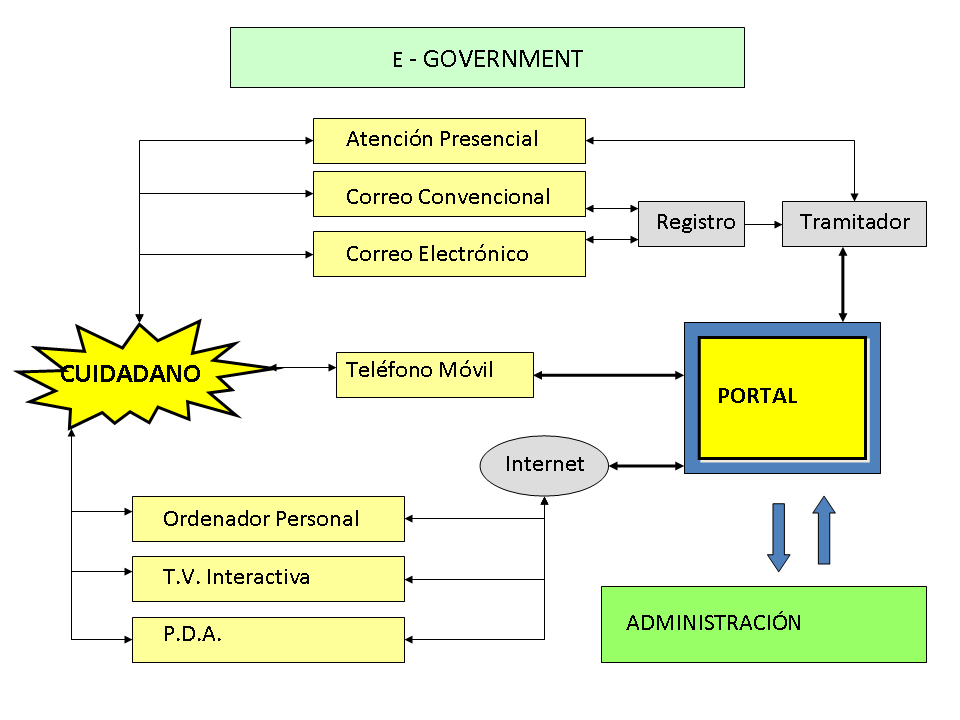
El desarrollo de la salud digital hay que enmarcarlo en el denominado e-government, por el que se pone a disposición de los ciudadanos las ventajas de la tecnología digital y que podemos representar en la figura 1, que relaciona de una forma mucho más eficiente al ciudadano con la administración, a través de un portal único de acceso. Este modelo lejos todavía de ser una realidad, tendrá que estar disponible para cuando los Nativos Digitales, los denominados millennials, sean mayoría, ya que no entenderán otra forma de realizar los procesos relacionados con la Administración.
Si bien podrían matizarse algunas diferencias, utilizaremos a lo largo de este artículo el término de Salud Digital, en el que englobaremos los términos e-Salud, m-Salud, tele salud, tele medicina, salud conectada o salud integrada en la que convergen, siguiendo a Eric Topol [2], los siguientes elementos: sensores, transmisión sin cable, genómica, redes sociales, conectividad y banda ancha en dispositivos móviles, imágenes, sistemas de información, internet y gran capacidad de computación de datos.
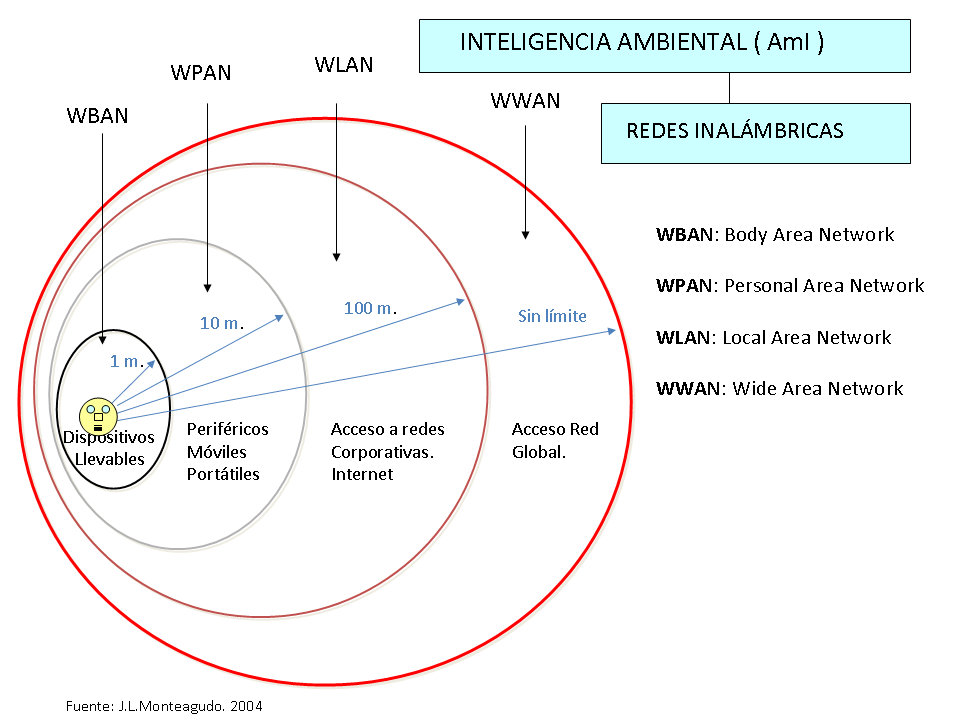
La posibilidad de integrar toda esta tecnología ha derivado en la denominada Inteligencia ambiental, que ya pudimos esquematizar hace más de 12 años con José Luis Monteagudo [10] (figura 2):
La mejora en las comunicaciones y el avance en las redes, especialmente en el entorno de internet y las redes sociales, ha permitido mejorar las formas de comunicación no solo institucionales, sino entre los profesionales y de éstos con los ciudadanos y pacientes, en la que hemos denominado e-Salud, m-Salud, lo que permite, al menos potencialmente, una mayor eficiencia en la atención de la salud, debido a la mejora de la calidad de la atención, un menor coste, compartir la información entre los profesionales y una mayor participación de pacientes en la atención de su salud y de los ciudadanos en el conocimiento del sistema de salud y sus peculiaridades.
La ventaja diferencial de estas nuevas tecnologías, que involucran los dispositivos móviles, es que puede desvincular del tiempo y del espacio el proceso de atención a la salud, mejorando el mismo al aprovechar la rapidez, capacidad de integración y operatividad de estas tecnologías, procesos estos que no sería posible realizar sin las mismas. Estas ventajas son potenciales, ya que para obtenerlas hay que utilizar adecuadamente las mismas, cuya utilidad va asociada a los profesionales y las organizaciones que hacen uso de ellas.
“La tecnología es mucho más que los dispositivos, ya que lleva implícito los cambios organizativos o de modelos que la introducción de la tecnología condiciona para utilizarla eficientemente” [12]. Si este hecho se produce en mayor o menor grado con la introducción de cualquier tecnología, se magnifica con la salud digital. La evolución de la e-Salud depende no solo de la evolución tecnológica sino de los cambios organizacionales necesarios para hacer su uso eficiente [13]. Creemos que la aplicación de la salud digital podría cambiar no solo la organización de la atención a la Salud, sino que como consecuencia de estos cambios organizativos, se podría redefinir su planificación y mejorar su financiación, orientando la planificación hacia su integración y disminuyendo los costes por la adecuación de las estructuras que soportan la atención y de los profesionales a las funciones que realmente deberían realizar en una sociedad del conocimiento, donde las personas somos el mayor activo, pero también los generadores de la mayoría de los costes, como es normal en una empresa de servicios.
La importancia de la adecuada introducción de la salud digital podría surgir de estas preguntas, si fuéramos capaces de implantar extensiva y eficientemente la salud digital:
¿Diseñaríamos nuestros hospitales como los estamos diseñando actualmente?
¿Realizarían nuestros médicos y enfermeras las funciones que están actualmente realizando?
¿Tendrían sentido algunas de las especialidades médicas actuales?
¿Podríamos hacer realidad un modelo biopsicosocial de atención a los ciudadanos?
La mayor dificultad para la generalización de la salud digital, no estriba en el desarrollo tecnológico, que evidentemente habrá que evaluar a medida que se vayan incorporando a la atención a la salud nuevas tecnologías, sino la necesidad de una organización que soporte adecuadamente los cambios que la introducción de la salud digital necesariamente generará para que sea eficiente.
Esta tecnología integra necesariamente a quien genera los datos, quien los procesa y utiliza y sobre quien se aplica, así como la necesaria retroalimentación entre ambos. El origen de los datos proviene generalmente de un aparato asociado al paciente, que tras el necesario filtro humano, se transfieren para su utilización por el receptor de la información. Dependiendo de la complicación de este filtro, el aparato emisor de la información lo podría manejar un profesional sanitario diferente. Habrá actos que, por su complejidad y variabilidad, necesariamente tendrán que realizarlos un profesional de alta cualificación, pero seguramente muchos menos que los que se realizan hoy. Otros actos, pueden estar protocolizados y estandarizados para que puedan ser llevados a cabo por profesionales menos expertos con igual eficiencia. ¿Es necesaria la presencia física de un médico especialista en muchos de los actos que actualmente realiza? ¿Este acto podría realizarlo un médico menos experto o una enfermera adecuadamente entrenada, si el proceso estuviera correctamente protocolizado y se dispusiera de un consultor en tiempo real cuando el proceso se saliera de lo habitual y protocolizado?
La implantación eficiente de la salud digital repercute en la cantidad y calidad de los profesionales que llevan a cabo la atención de los pacientes, así como las infraestructuras que soportan dicha actividad, infraestructuras que debemos adecuar al nuevo modelo de atención. Las nuevas estructuras sanitarias serán, sin duda, diferentes y probablemente requerirán menos concentración y más distribución de los espacios dedicados a la atención.
Las dificultades para la implantación de la salud digital son diferentes dependiendo de los países. En el entorno de los países desarrollados, el problema principal es transformar la estructura organizativa para que permita implantarla eficientemente, mientras que en los países en desarrollo el problema es la falta de estructuras que permitan esta implantación.
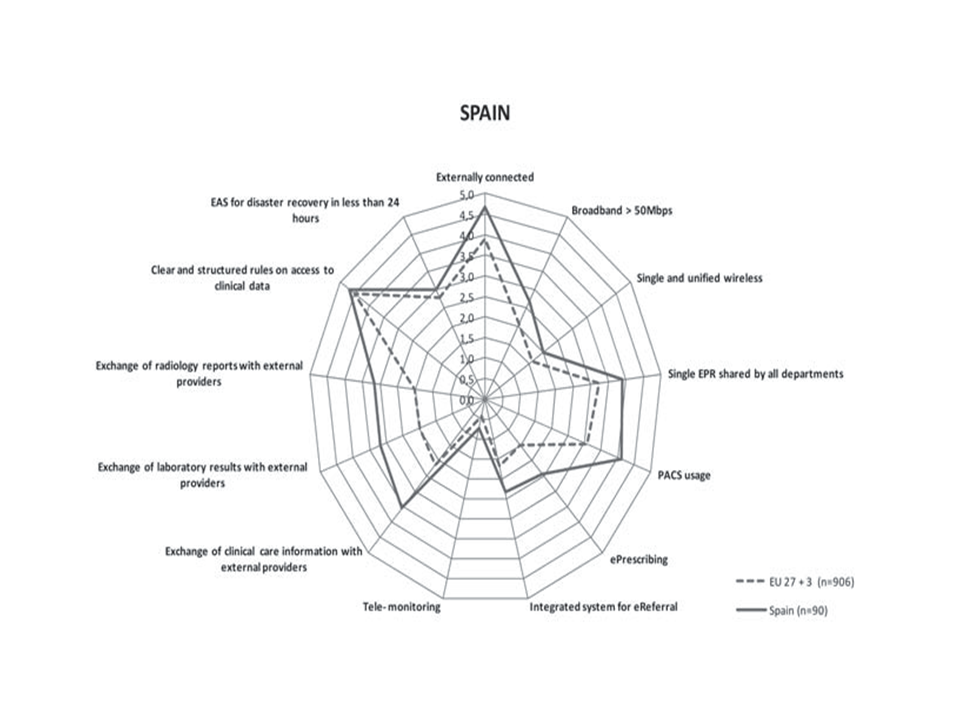
Así como la implantación de sistemas de información en los hospitales de agudos europeos ha tenido un gran desarrollo en los últimos años, no ha evolucionado de la misma forma el intercambio de información entre el hospital y su entorno, tanto con los profesionales extra hospitalarios como con los pacientes en sus propios domicilios. Mientras el 65% de los hospitales europeos tienen implantada una historia clínica electrónica, solo el 11% disponen de cita electrónica y solo el 8% pueden realizar tele monitorización de pacientes extra hospitalarios [3].
España está en una situación más avanzada con relación a los 30 países analizados en el informe de la Unión Europea, ya que de los 13 parámetros que analiza el informe España supera la media (línea de puntos de la figura 3) de los 30 países analizados.
- Asegurar la privacidad de la información, aspecto relevante tanto para las instituciones, como para los profesionales y los ciudadanos/pacientes.
- Homologar la validez clínica de las soluciones digitales, con la precisión que requieren los protocolos clínicos.
- Lograr la interoperatividad, de forma que los datos puedan ser utilizables por los diferentes gestores debidamente autorizados.
- Lograr la integración de la información, hasta ahora notablemente dispersa.
- Definir un modelo de costes adecuado, definiendo quien paga los dispositivos y los servicios asociados.
- Preparar las organizaciones de la salud para el uso eficiente de esta forma de trabajar, que difiere notablemente de la clásica en la que tanto profesionales como pacientes han sido formados.
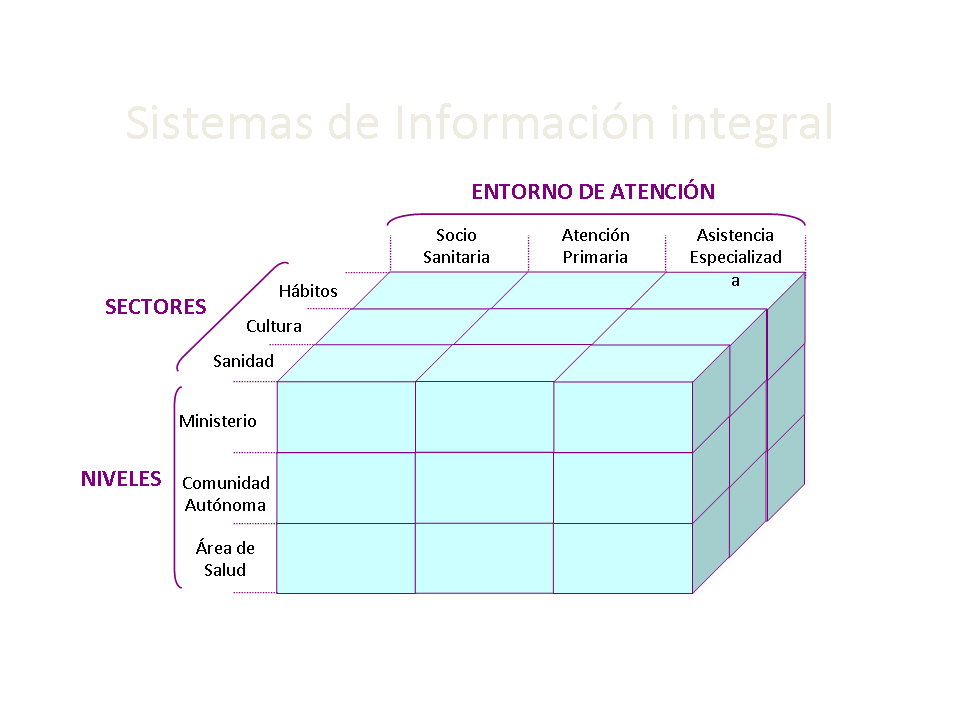
Para poder aprovechar la potencialidad de la e-Salud, debemos poder integrar la información de atención a la salud de cada ciudadano para poder tener trazabilidad de su atención independientemente de la organización, nivel, región o país donde se atienda, para ello deberemos lograr (figura 4) [15]:
- La Integración Horizontal que permita integrar la información del paciente obtenida en cualquier nivel de atención: Hospital, atención primaria, atención socio sanitaria, atención domiciliaria.
- La Integración Vertical que permita integrar la información del paciente en los diversos niveles administrativos en que habitualmente está estructurada la atención a la salud: Áreas de salud, regiones, Comunidades Autónomas, naciones.
- La Integración Sectorial que permita integrar la información de los pacientes de otros sectores no estrictamente clínicos, pero que influyen de forma determinante en la salud de los ciudadanos: Industria, obras públicas, educación.
La Unión Europea es muy consciente de los grandes cambios que se van a producir en las próximas décadas en la atención a la salud y los cambios radicales necesarios que habrá que afrontar, solo realizables con la aportación de la tecnología digital [4], dado el retraso histórico que lleva el sector de la salud sobre otras actividades empresariales. Proponen que el rediseño de la eHealth para el 2020 se debería basar en 5 cambios.
- Los ciudadanos deberían de ser los propietarios y controladores de sus propios datos de salud.
- Liberación de los datos de salud. Publicación por organizaciones y profesionales de los datos de salud que manejan de una forma estandarizada e integrada.
- Acceso e integración de datos de los ciudadanos no estrictamente sanitarios, pero que influyen notablemente en los determinantes de la salud como los estilo de vida, hábitos, etc.
- Transparencia de los datos de Salud y posibilidad de acceder a los mismos.
- Acceso universal a los datos como promovedor de la equidad en el uso de la salud digital.
Para llevarlos a cabo con éxito se proponen 5 acciones:
- Una nueva legislación en la U.E. para el manejo de los datos de salud.
- Crear un grupo que lidere la política de eHealth en la U.E.
- Promover la cultura científica del uso de los datos en salud.
- Promover la integración, comparación y estandarización de los datos en Salud.
- Reorientar las decisiones estratégicas y las inversiones de la U.E. hacia la transparencia y el uso de los datos de salud.
También las Comunidades Autónomas en España son conscientes de la necesidad de implementar estas tecnologías, que aunque con prudencia, deberán formar parte esencial de la atención de la salud. Como ejemplo, en Cataluña se ha realizado en los últimos años un gran esfuerzo de interoperatividad e integración de la información en salud, utilizando la Historia Clínica Compartida como nexo de unión de la digitalización de la imagen, la receta electrónica, la telemedicina y la carpeta personal de salud (figura 5).
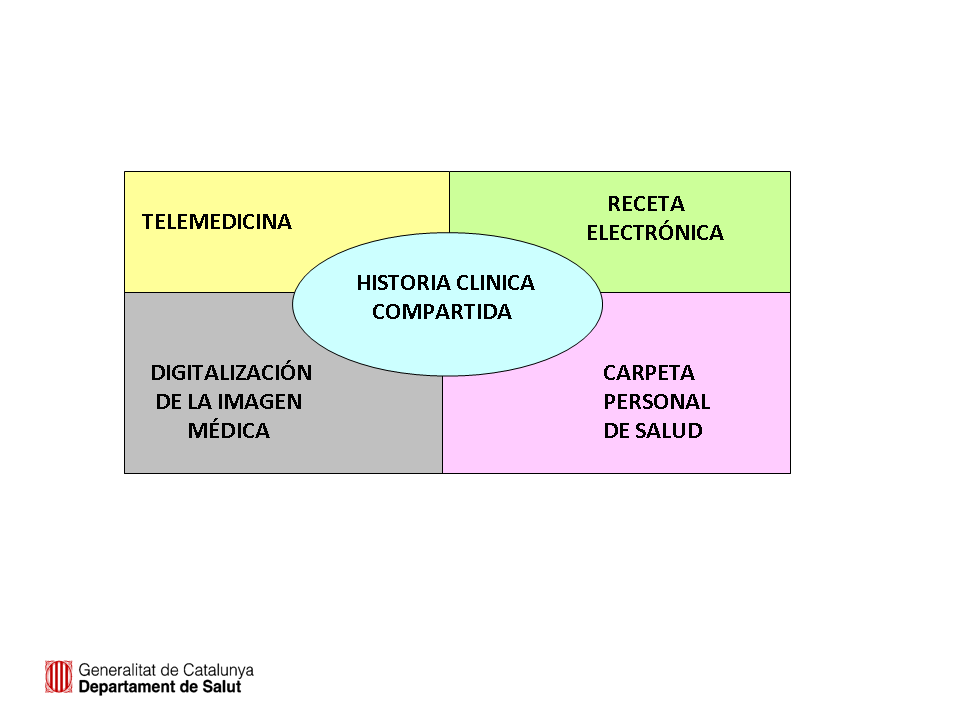
Como muestra de esta preocupación y prioridad, en el Plan de Salud de Cataluña 2016-2020 [1] que se acaba de publicar, se presenta la tecnología digital como el soporte de la mayoría de las medidas que se proponen en la estrategia de los próximos años, dedicando la línea 10 del Plan de Salud a la Salud Digital en su aplicación a las estructuras asistenciales, a los procesos asistenciales, a la relación con los pacientes y a la toma de decisiones.
5. Reflexión final
Hemos asistido en la última década a una expansión del conocimiento como no habíamos experimentado en toda la historia de la humanidad. Estos nuevos conocimientos nos han permitido desarrollar nuevas tecnologías que, como hemos descrito, deben mejorar exponencialmente la atención a la salud, pero no debemos perder de vista que las tecnologías son un medio y nunca un fin [14], si no queremos que se haga realidad la reflexión de Albert Einstein: “Temo el día en que la tecnología sustituya las relaciones entre las personas. Seremos una generación de idiotas “.
La tecnología digital es una poderosa herramienta para lograr un sistema sanitario más equitativo, accesible y eficiente, pero su implantación funcional no será funcional si no adecuamos la organización y el comportamiento de sus principales actores
La tecnología digital es una poderosa herramienta para lograr un sistema sanitario más equitativo, accesible y eficiente, pero su implantación funcional no será funcional si no adecuamos la organización y el comportamiento de sus principales actores: políticos, gestores, profesionales sanitarios y ciudadanos/pacientes [7].



