
Resumen
Las tecnologías de la información para la salud (TIS) se han convertido en algo esencial en la asistencia sanitaria, incrementando de una manera sustancial su calidad. Sin duda, se han convertido en un destacable factor estratégico para que las organizaciones sanitarias puedan abordar los nuevos retos que se les presentan. Sin embargo, la complejidad del escenario sanitario, influenciado por numerosos factores: sociopolíticos, reguladores, gestores, proveedores, profesionales y pacientes, motiva que las TIS puedan introducir riesgos hasta ahora poco conocidos y con capacidad para hacer daño al paciente. Por ello es necesario comprender en profundidad las interacciones entre las personas, las organizaciones y la tecnología para poder aspirar a lograr el éxito en las implementaciones TIS, prestando especial atención a las relaciones de los distintos actores. Los orígenes de los problemas que afectan a la seguridad del paciente son muy variados y pueden ir desde los errores humanos hasta el mal diseño o uso de las TIS, incluyendo problemas de índole organizacional. La simple supervisión de los procesos de desarrollo e implantación de las TIS no es suficiente por sí misma para solucionar estos problemas, debido a que éstos aparecen con frecuencia después de su implantación. Para ello, es necesaria una visión holística de los mismos, con especial atención en su origen, teniendo en cuenta los aspectos socio-técnicos relacionados con el uso y la implementación de las TIS e involucrando a todos los actores relacionados: diseñadores, desarrolladores, implantadores, usuarios, decisores responsables de la definición de las políticas TIS. Para llevar a cabo adecuadamente estas tareas, creemos necesaria la creación de estructuras organizativas que cuenten con equipos multidisciplinares para evaluar, monitorizar, analizar y proponer mejoras en las TIS para la seguridad del paciente.
Francisco José Sánchez Laguna
Responsable del servicio de coordinación de sistemas de información del Servicio Andaluz de Salud (Sevilla).
franciscoj.sanchez.laguna.sspa@juntadeandalucia.es
http://twitter.com/fransanlag/
https://www.linkedin.com/in/franciscosanchezlaguna/

Francisco José Sánchez Laguna es médico especialista en Medicina de Familia. Responsable del Servicio de Coordinación de Sistemas de Información en el Servicio Andaluz de Salud. Máster en Dirección de Sistemas y Tecnologías de la Información y Comunicaciones para la Salud por la Escuela Nacional de Sanidad. Máster en Informática Sanitaria por la City University London, graduándose con distinción por su proyecto: “Evaluación de una historia clínica electrónica de software libre”. Experto en Gestión Sanitaria por la Escuela Andaluza de Salud Pública. Experto en Dirección, Gestión y Aplicaciones Tecnológicas por la Universidad de Alcalá de Henares. Profesor invitado de la Escuela Técnica Superior de Ingeniería Informática de Sevilla desde el curso 2013-2014. Fue colaborador docente de la Universitat Oberta de Catalunya durante 2 años. Fue subdirector médico en el Hospital Universitario Reina Sofía durante 4 años, estando al frente de gran parte de los proyectos de Informática Sanitaria del mismo. Además, era responsable de las áreas de consultas externas, diagnóstico, cita previa y la coordinación con Atención Primaria y los servicios penitenciarios.
Manuel Gimbert del Río
Responsable de seguridad de la información del Hospital Universitario Reina Sofía (Córdoba)
Manuel Gimbert del Río es experto en Protección de datos en la Universidad de Murcia y Máster en seguridad de las tecnologías de la información y telecomunicaciones en la especialidad de gestión y auditoría de la seguridad informática de la Universidad Oberta de Catalunya. Diplomado en informática de sistemas en la Universidad de Córdoba. Auditor certificado de Sistemas de Información (CISA) y Experto Certificado en Gestión de Sistemas de Seguridad de la Información (CISM). Certificaciones COBIT 5 fundamentos para el marco de gobierno y la gestión de las TIC en la organización y PRINCE 2 Fundamentos para la gestión de proyectos. Responsable de la Línea de Seguridad de la Información Provincial de Córdoba. Jefe de Auditoría para los centros sanitarios de la provincia de Córdoba. Presidente de la Asociación de Profesionales de Informática de la Salud de Andalucía (APISA) y vicepresidente de la Federación de Asociaciones de Informática Sanitaria (FAIS). Desde 2013 trabaja en torno a las aplicaciones de la seguridad de la información y el impacto de las Tecnologías de la Información Sanitarias en la seguridad del paciente.
1. Introducción
Las tecnologías de la información para la salud (TIS) se han convertido en algo esencial en la provisión de servicios de salud y han supuesto una mejora sustancial en su calidad. Sin duda, han contribuido en la equidad y eficiencia de los procesos asistenciales, apoyando además la generación de conocimiento y dando soporte a la investigación. Por todo ello, se han convertido en un destacable factor estratégico para que las organizaciones sanitarias puedan abordar los nuevos retos que se les presentan.
Las TIS deben ser diseñadas y desarrolladas atendiendo a las necesidades de la organización y sus usuarios, implementadas de manera efectiva y utilizadas de manera apropiada. Bien es cierto que aún existen áreas en las que hay debate sobre su verdadero impacto y únicamente mediante estudios científicos robustos que analicen los indicadores adecuados se podrá arrojar luz al mismo. De entre las revisiones efectuadas en esta década, cabe destacar algunas afirmaciones:
- Las TIS están funcionando. Con cada revisión crece la evidencia, con artículos que ponen de manifiesto el beneficio neto en un amplio rango de escenarios y aplicaciones.
- Está creciendo el número de organizaciones sanitarias que lideran el avance en las TIS.
- La pregunta: ¿pueden las TIS mejorar la calidad y seguridad de la asistencia sanitaria? Tiene una respuesta afirmativa.
Las TIS deben ser diseñadas y desarrolladas atendiendo a las necesidades de la organización y sus usuarios, implementadas de manera efectiva y utilizadas de manera apropiada
En el marco concreto de la seguridad del paciente, estas revisiones han evidenciado mejoras específicas como:
- Mayor adherencia a guías y protocolos clínicos.
- Disminución de las tasas de errores en la administración de medicación.
- En los centros con implantaciones avanzadas de historia clínica electrónica (HCE), se han detectado múltiples evidencias de mejora en la seguridad del paciente, que incluyen la disminución de complicaciones y morbimortalidad, así como una reducción sustancial en el número de eventos de seguridad informados.
- En centros que utilizan las TIS en el área quirúrgica, se han evidenciado mejoras significativas en la seguridad de la misma, relacionadas directamente con su uso.
Pero es justo decir que las publicaciones han tendido a difundir los hallazgos favorables por encima de los negativos. Sin embargo, de los últimos se pueden sacar lecciones muy valiosas, como la relevancia de una adecuada formación, la correcta reingeniería de los flujos de trabajo, la importancia de una adecuada gestión de los cambios organizacionales, el factor humano…
Es necesario comprender en profundidad las interacciones entre las personas, las organizaciones y la tecnología para poder aspirar a lograr el éxito en las implementaciones TIS, prestando especial atención a las relaciones de los distintos actores en un escenario tan complejo como el sanitario pues, de lo contrario, el potencial de las TIS puede verse minado por los riesgos que un sistema que opera en circunstancias no previstas puede ocasionar.
Detectar y prevenir problemas de seguridad relacionados con las TIS es un reto porque, con frecuencia, son multifactoriales y no sólo involucran a los sistemas electrónicos, sino también al comportamiento de los usuarios de los mismos, a las particularidades de la organización e incluso a la regulación que gobierna las actividades relacionadas con estas tecnologías. Se pone de manifiesto pues la necesidad de un nuevo enfoque más amplio: un enfoque socio-técnico.
2. El problema es que no sabemos que tenemos un problema
Errores en el cálculo de dosis de un medicamento, imágenes radiológicas que se intercambian entre dos pacientes o que se pierden (obligando a radiar al paciente de nuevo), datos falsos (de prueba) en sistemas de producción que terminan pasando como verdaderos, diagnósticos asignados al paciente equivocado con el consecuente tratamiento erróneo, resultados analíticos asignados al paciente equivocado que provocan errores diagnósticos, errores en la transmisión de información entre sistemas por falta de homogeneidad en el modelo de datos, retrasos en la recepción de información por problemas de interacción entre sistemas… son sólo una muestra de todos los efectos adversos que las TIS pueden tener sobre nuestros pacientes.
Hasta el momento se desconoce la verdadera magnitud del problema, pues no hay estudios de investigación serios en nuestro país sobre este asunto. Recientemente, el Ministerio de Sanidad ha publicado su “Estrategia de seguridad del paciente del Sistema Nacional de Salud” [16] para el período 2015-2020 en el que ni siquiera se mencionan las TIS… ¡simplemente no existen!
El instituto ECRI publica cada año el top ten de los riesgos de las tecnologías sanitarias (todas ellas, no sólo las de la información). Las TIS entraron a formar parte de este ranking en 2011:
- 2011 – 5ª posición: pérdida de datos, incompatibilidades de sistemas y otras complicaciones de las TIS [5].
- 2012 – 5ª posición: falta de atención a la gestión de cambios en la conectividad de los dispositivos médicos [6].
- 2013 – 4ª posición: pérdida de datos, incompatibilidades de sistemas y otras complicaciones de las TIS [7].
- 2014 – 4ª posición: fallos de integridad de datos en las HCE y otros sistemas TIS. 7ª posición: falta de atención a la gestión de cambios de los dispositivos y sistemas conectados en red [8].
- 2015 – 2ª posición: fallos de integridad de datos en las HCE y otros sistemas TIS. 9ª posición: ciberseguridad. Protección insuficiente de los sistemas y dispositivos médicos [9].
- 2016 – 1ª posición: las configuraciones de las TIS no soportan correctamente los flujos de trabajo reales. 2ª posición: errores de identificación del paciente. 5ª posición: informado y seguimiento inadecuado de los resultados de las pruebas [10].
- 2017 – 1ª posición: gestión de la información en las HCE. 3ª posición: implementación y uso de los sistemas de soporte a la toma de decisiones. 4ª posición: informado y seguimiento inadecuado de los resultados de las pruebas. 6ª posición: identificación del paciente [11].
Como se puede observar, las TIS han ido escalando puestos entre los problemas más significativos para la seguridad del paciente. Ya en febrero de 2010, el director de la FDA (Food and Drug Administration) dijo en una entrevista que en los dos años anteriores se habían notificado 436 incidentes relacionados con las TIS. En 46 de los casos habían provocado lesiones a los pacientes, y en 4 casos, la muerte.
Nadie duda del beneficio que han supuesto las TIS en los últimos años, pero tampoco debemos ignorar el hecho de que introducen nuevos riesgos para la seguridad del paciente y sería imprudente ignorarlo.
Para avanzar un poco más en nuestro argumentario, queremos lanzar al lector una pregunta: ¿qué tienen en común un equipo de tomografía o resonancia, una bomba de infusión y una jeringuilla? Que todos son productos sanitarios y, como tales, están sometidos a los más estrictos controles de calidad y seguridad.
Nadie duda del beneficio que han supuesto las TIS en los últimos años, pero tampoco debemos ignorar el hecho de que introducen nuevos riesgos para la seguridad del paciente y sería imprudente ignorarlo
Las HCE constituyen verdaderas herramientas para la asistencia sanitaria, incluso podrían ser equiparables al bisturí del cirujano. Si un profesional utiliza un bisturí mal diseñado o no ha sido entrenado adecuadamente en su uso, el resultado de la intervención quirúrgica podría ser bastante dañino. Este razonamiento aplica igualmente si nos referimos a la HCE: si está mal diseñada o se usa mal, puede resultar dañina para el paciente.
Aunque en 2012, la Agencia Española de Medicamentos y Productos Sanitarios, en su circular número 3/2012 [1], declaró:
“a) «Producto sanitario»: cualquier instrumento, dispositivo, equipo, programa informático, material u otro artículo, utilizado solo o en combinación, incluidos los programas informáticos destinados por su fabricante a finalidades específicas de diagnóstico y/o terapia y que intervengan en su buen funcionamiento, destinado por el fabricante a ser utilizado en seres humanos con fines de:
1º Diagnóstico, prevención, control, tratamiento o alivio de una enfermedad,
2º diagnóstico, control, tratamiento, alivio o compensación de una lesión o de una deficiencia,
3º investigación, sustitución o modificación de la anatomía o de un proceso fisiológico,
4º regulación de la concepción,
y que no ejerza la acción principal que se desee obtener en el interior o en la superficie del cuerpo humano por medios farmacológicos, inmunológicos ni metabólicos, pero a cuya función puedan contribuir tales medios.”
Es decir, los programas informáticos también son productos sanitarios, pero sin embargo, no pasan por unos controles de calidad y seguridad tal y como lo hacen el resto. Es más, hasta el momento, ni existen los controles necesarios para someter al software destinado a la atención sanitaria a un conjunto de pruebas respecto de la seguridad del paciente, ni tampoco se ha constituido un organismo especializado, con profesionales expertos, para someter al software a dichas pruebas.
El problema es que cuando los profesionales TIC hablan de seguridad, suelen referirse a la seguridad de la información y no a la seguridad de forma global. El inglés es capaz de transmitir mejor este matiz: los profesionales TIC hablan de security, mientras los profesionales TIS hablamos de safety que es un término que engloba mejor a los pacientes.
En definitiva, el verdadero problema es que ni siquiera sabemos que tenemos un problema: ni los profesionales TIC, ni las organizaciones que incorporan estas tecnologías, ni los profesionales que las utilizan a diario para prestar la asistencia sanitaria a los ciudadanos.
3. Las causas
Los orígenes de los problemas que afectan a la seguridad del paciente son muy variados y pueden ir desde los errores humanos (no olvidemos que las personas son una pieza fundamental de los sistemas de información) hasta el mal diseño o uso de las TIS: interfaces hombre-máquina que conducen a error a los profesionales, interfaces máquina-máquina que pierden o alteran la información en su camino, el uso de flujos alternativos (trucos) debido a que los flujos diseñados para el sistema de información no se ajustan a la realidad clínica, o incluso, problemas de índole organizacional, tales como un número insuficiente de equipos para que los profesionales puedan llevar a cabo su trabajo como es debido, de forma que el profesional tiene que esperar cola o ir a otra estancia para escribir en la historia clínica de sus pacientes.
Magrabi et al presentaron una clasificación revisada de los problemas que pueden afectar a la seguridad [12] (recuerden, safety) de las TIS, presentando dos grupos de problemas principales: los provocados por factores humanos y los provocados por factores técnicos, con un total de hasta 36 subclases. Tres años después, se completa esta clasificación incluyendo nuevas subclases a la clasificación original [13].
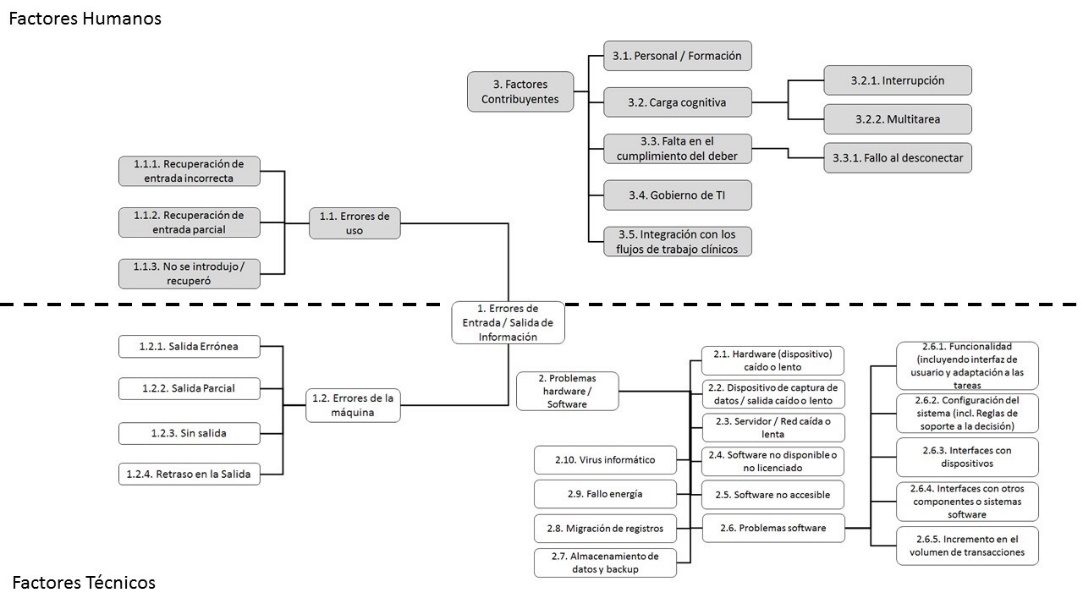
A continuación, presentamos el resumen de los resultados obtenidos en el estudio, obtenidos a partir del registro de eventos adversos asociado al “England’s National Programme for IT” (NPfIT).
“Los resultados de los 850 eventos analizados fueron los siguientes:
- El 68% (574 eventos) describían circunstancias potencialmente peligrosas.
- El 24% (205) tuvieron un impacto observable en la atención sanitaria prestada.
- El 4% (36) fueron cuasi-accidentes.
- El 3% (22) estuvieron asociados con un daño al paciente, incluyendo 3 muertes (0,35%).
- El 1% (11) no tuvieron consecuencias apreciables.
- Menos del 1% (2) fueron quejas.
Entre los eventos analizados, se identificaron 1.606 problemas contribuyentes. De estos, el 92% se asociaron fundamentalmente con problemas técnicos más que con factores humanos. Pero, los problemas que involucraron al factor humano, tuvieron cuatro veces más probabilidades de causar daño al paciente que los problemas técnicos (25% frente al 8%; OR 3,98, 95% CI 1,90-8,34).
Los eventos a gran escala (que afectaron a 10 o más individuos o a múltiples sistemas TIS) representaron el 23% (191 eventos) de la muestra y resultó significativamente más probable que terminaran en cuasi-accidente (6% frente al 4%) o que impactaran en la prestación de la asistencia sanitaria (39% frente al 20%; p < 0.001).
Conclusión: los eventos asociados con el NPfIT refuerzan que el uso de las TIS crea situaciones peligrosas y puede ocasionar daño o la muerte al paciente. Los eventos de seguridad del paciente a gran escala tienen el potencial para afectar a muchos pacientes y profesionales sanitarios, y esto sugiere que abordarlos debería ser una prioridad para todas las implantaciones TIS”.
Otro estudio que implica una revisión rigurosa sobre este tema es el publicado por Castro et al [14], que incluyeron en su estudio el análisis de 3.375 eventos centinela notificados voluntariamente a la Joint Commission entre el 1/1/2010 y el 30/6/2013. Entre los resultados obtenidos, destacan los siguientes:
- Se identificaron un total de 120 eventos relacionados con las TIS que afectaron a 125 pacientes.
- Más de la mitad tuvieron como consecuencia la muerte del paciente, un 30% produjeron una mayor necesidad de cuidados y un 11% causaron una pérdida permanente de funcionalidad.
- Los 3 eventos más frecuentemente identificados fueron:
-
- Errores en la medicación.
- Error en la cirugía (incluyendo sitio, procedimiento o paciente erróneo).
- Retrasos en el tratamiento.
- Los factores contribuyentes asociados más frecuentes tenían que ver con el interfaz hombre-máquina, los flujos de trabajo, la comunicación y con problemas relacionados con el contenido clínico.
Volviendo al estudio de Magrabi et al, nos parece interesante hacer referencia a cómo los eventos de seguridad relacionados con las TIS pueden agruparse, además de en base a los problemas que los originan, en base a las consecuencias que producen. De esta forma, se observa una nueva clasificación:
- Daño al paciente, en diferentes grados: bajo, moderado, severo o muerte.
- Cuasi-accidente: error clínico que se detecta antes de que afecte al paciente (por ejemplo, un error de prescripción detectado por la persona que debe administrar la medicación).
- Evento con una consecuencia perceptible en la provisión de cuidados, pero sin daño al paciente (por ejemplo, un retraso considerable en la clasificación de pacientes en Urgencias debido al enlentecimiento del sistema).
- Evento sin una consecuencia perceptible en la provisión de cuidados (por ejemplo, una copia de seguridad corrupta).
- Un evento peligroso que pudo haber tenido mayores consecuencias (por ejemplo, un error al mostrar las alergias de un paciente en su HCE).
- Queja por parte de un usuario (por ejemplo, ausencia de formación o percepción inadecuada).
4. Conclusiones
Sin duda, las TIS y especialmente HCE, ofrecen innumerables ventajas para una asistencia sanitaria segura y de calidad. Sin embargo, los retos a los que se enfrentan los sistemas sanitarios (entornos complejos e influenciados por numerosos factores: sociopolíticos, reguladores, gestores, proveedores, profesionales y pacientes) para la implantación de estas tecnologías son numerosos, pudiendo introducir riesgos hasta ahora poco conocidos y con capacidad para hacer daño al paciente [2].
Una HCE ya no es un simple repositorio de información con datos de salud, sino que se compone de una serie de sistemas que se interrelacionan e interactúan entre sí, conformando una herramienta en la que se apoyan los profesionales sanitarios para la toma de decisiones clínicas sobre sus pacientes [17]. Pensamos, por tanto, que la HCE debe valorarse como un producto sanitario, equiparable a cualquier otro instrumento, dispositivo o equipo destinado al diagnóstico y/o terapia [1].
La preocupación por los problemas de seguridad del paciente relacionados con las TIS está aumentando. La evidencia científica está demostrando que se están produciendo eventos de seguridad ocasionados, fundamentalmente, porque no se presta la atención adecuada a la seguridad del paciente en el diseño de las TIS o porque no se usan correctamente [3].
Un entorno de trabajo TIS se define como la combinación del hardware y software necesarios para su implementación y uso, así como el entorno social en el que se desenvuelve. Por tanto, la definición de los errores TIS se complementa con el punto de vista socio-técnico, que incluye a sus usuarios y sus circunstancias, en lugar de una visión puramente técnica desde el punto de vista de fabricantes, desarrolladores, vendedores y responsables TIC.
La preocupación por los problemas de seguridad del paciente relacionados con las TIS está aumentando
Además, las TIS están inmersas en un ritmo de implantación sin precedentes, tratando de cumplir con los cortos plazos que imponen factores de diversa índole. Evaluaciones posteriores están demostrando que las historias clínicas electrónicas (HCE) no siempre cumplen con todas las recomendaciones en el ámbito de la seguridad del paciente. Estos ritmos acelerados no permiten un ciclo adecuado de desarrollo e implantación de los sistemas teniendo en cuenta los flujos de trabajo reales utilizados por los profesionales. En pro de garantizar que las HCE funcionen según lo que se espera de ellas, es necesario llevar a cabo programas de evaluación y supervisión en este sentido.
Pero la simple supervisión de los procesos de desarrollo e implantación de las TIS no es suficiente por sí misma para solucionar estos problemas, debido a que éstos aparecen con frecuencia después de su implantación. Para ello, será necesaria una visión holística de los mismos, con especial atención en su origen, teniendo en cuenta los aspectos socio-técnicos relacionados con el uso y la implementación de las TIS e involucrando a todos los actores relacionados: diseñadores, desarrolladores, implantadores, usuarios, responsables de la definición de las políticas TIS [4].
Para llevar a cabo adecuadamente estas tareas, es necesaria la creación de una estructura organizativa para monitorizar y mejorar la seguridad de las TIS [15].
Pero la simple supervisión de los procesos de desarrollo e implantación de las TIS no es suficiente por sí misma para solucionar estos problemas, debido a que éstos aparecen con frecuencia después de su implantación
Estas estructuras deberían contar con equipos de trabajo multidisciplinares para la seguridad del paciente y las TIS cuyos principios serían:
- la obtención de beneficios para la organización,
- la minimización del riesgo y
- la optimización de los recursos.
Tendrían la misión de evaluar, orientar y supervisar los siguientes procesos propuestos, liderándolos, coordinándolos y proponiendo la infraestructura de gobierno necesaria para llevarlos a cabo [3]:
- Recopilación de eventos adversos relacionados con las TIS.
- Investigación y análisis causa-raíz sobre los eventos adversos TIS que hayan sido notificados.
- Monitorización y supervisión de las TIS respecto de la seguridad del paciente.
- Concienciación y formación a los profesionales sanitarios y no sanitarios sobre los riesgos de las TIS para la seguridad del paciente.
Una vez consolidados estos procesos y alcanzada la madurez necesaria, en el largo plazo se podrían poner en marcha los siguientes procesos (figura 2):
- Certificación de las TIS.
- Gestión de eventos adversos TIS de alto impacto.
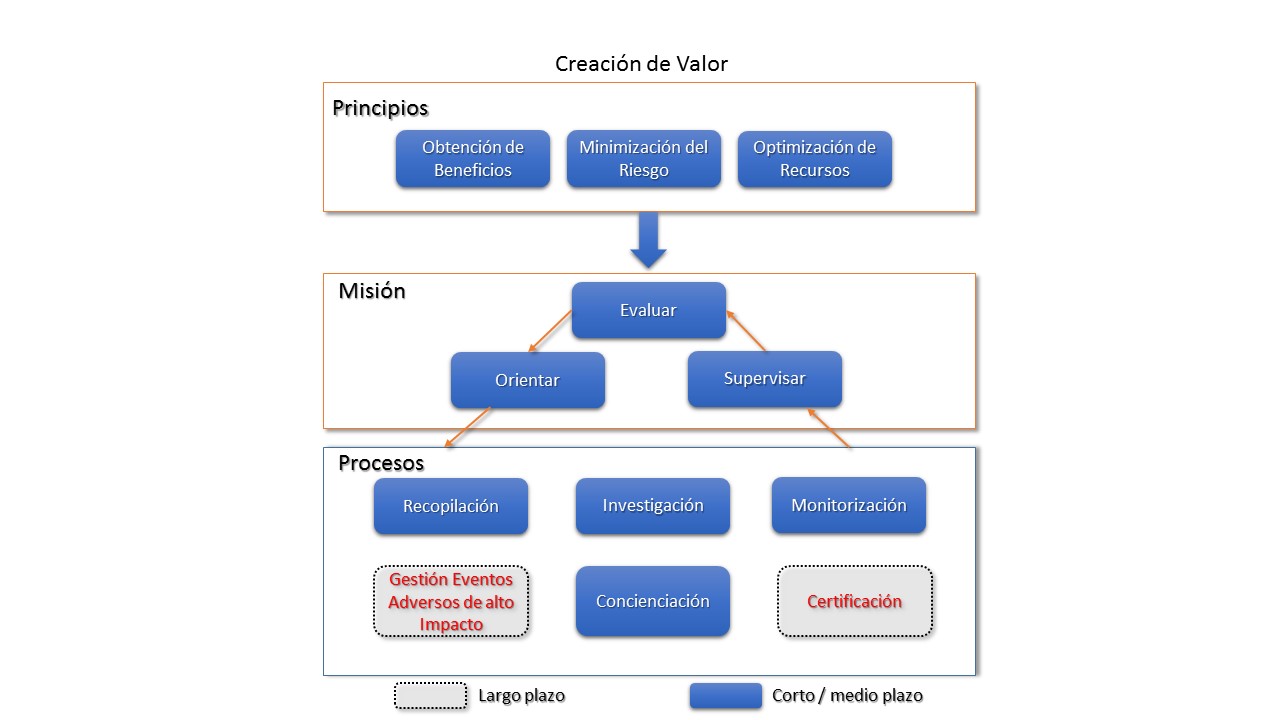
Otras actividades a impulsar por estos equipos serían:
- Identificar los objetivos de seguridad del paciente relacionados con las TIS.
- Evaluar si se están alcanzando los objetivos.
- Impulsar el abordaje de las deficiencias encontradas y la materialización de las soluciones derivadas de los hallazgos resultantes de los procesos propuestos.
- Actuar como interlocutor y promotor de las relaciones con otros órganos internos, grupos de trabajo, otros organismos y sociedades científicas relacionadas con la seguridad del paciente y las TIS.
- Promover la participación de los profesionales sanitarios en los procesos propuestos para garantizar una perspectiva clínica en la evaluación de riesgos.
- Fomentar equipos de trabajo multidisciplinares para la seguridad del paciente y las TIS.
- Definir los criterios para desencadenar la investigación en materia de seguridad del paciente y TIS.
- Diseñar el conjunto de indicadores clave para la evaluación de objetivos y de los procesos llevados a cabo para facilitar las actividades de gobierno en relación con la seguridad del paciente y las TIS.
- Impulsar la mejora continua de las metodologías utilizadas para la evaluación de las TIS.
- Promover una amplia difusión de los hallazgos significativos [7].
Se proponen, al menos, los siguientes perfiles profesionales para la composición de los equipos, sin perjuicio de otros perfiles profesionales que también podrían aportar su conocimiento sobre los flujos de trabajo clínicos y el conocimiento sobre los sistemas de información implantados.
- Expertos en seguridad del paciente.
- Profesionales sanitarios de atención primaria.
- Profesionales sanitarios hospitalarios.
- Profesionales de diagnóstico por la imagen y/o laboratorio.
- Profesionales de admisión, archivo y documentación clínica.
- Profesionales de Farmacia.
- Profesionales TIS.
- Directivos.
- Profesionales expertos en calidad.
- Asesoría legal.
Somos conscientes de que la propuesta aquí presentada es ambiciosa. Se trata de un enfoque polifacético, centralizado y con la intención de ser holístico para abordar la seguridad del paciente en relación con las TIS.
Sin embargo, este enfoque supone un gran desafío y cualquier intento de implementar una función de supervisión puede percibirse como intrusiva para algunos colectivos profesionales o incluso para algunas partes de la estructura organizativa de un sistema sanitario. Para tener posibilidades de éxito, será importante abordar vías de implementación cuidadosamente orquestadas de forma progresiva, haciendo participes a todas las partes interesadas y teniendo en cuenta los aspectos socio-técnicos relacionados con las TIS.
Es cierto que, dado el estado actual de la seguridad del paciente en relación con las TIS, se podría argumentar que la puesta en marcha de esta propuesta conllevaría un elevado esfuerzo. Pero no es menos cierto que los beneficios que se obtendrían compensarían con creces ese esfuerzo, ya que las iniciativas dirigidas a mejorar la ciencia básica sobre la seguridad del paciente en relación con las TIS ayudarían a que haya suficiente evidencia para justificar el alcance y la inversión de recursos para la implementación del programa [15].



